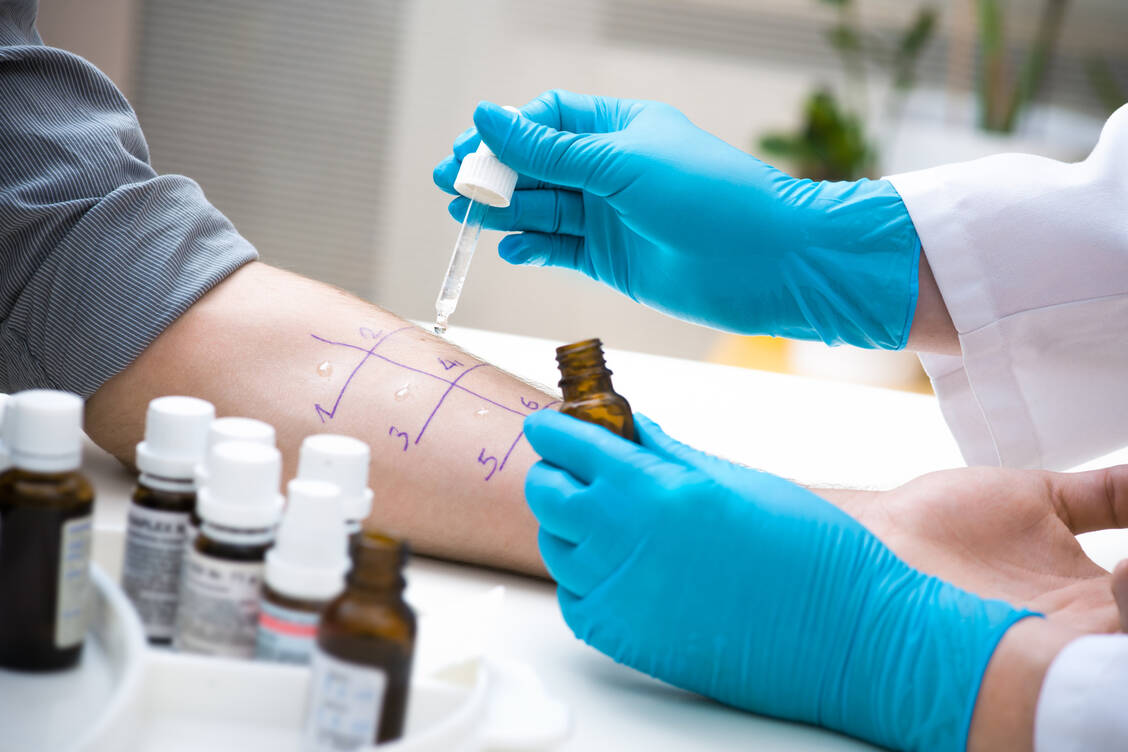
Bestandteile aus 14 Nahrungsmitteln gelten als die Hauptallergene und müssen auf verpackten Lebensmitteln gekennzeichnet werden. Dazu zählen in alphabetischer Reihenfolge Ei, Erdnüsse, Fisch, Gluten, Krustentiere, Lupinen, Kuhmilch, Schalenfrüchte, Schwefeldioxid und Sulfite, Sellerie, Senf, Sesam, Soja sowie Weichtiere (Schnecken) sowie die jeweils daraus hergestellte Produkte. Die Kennzeichnungspflicht gilt auch für unverpackte Lebensmittel beim Bäcker, Metzger oder in der Gastronomie. Die Betriebe müssen bei loser Ware mit einem Schild, über einen Aushang oder durch eine einsehbare schriftliche Information auf vorhandene Allergene hinweisen.