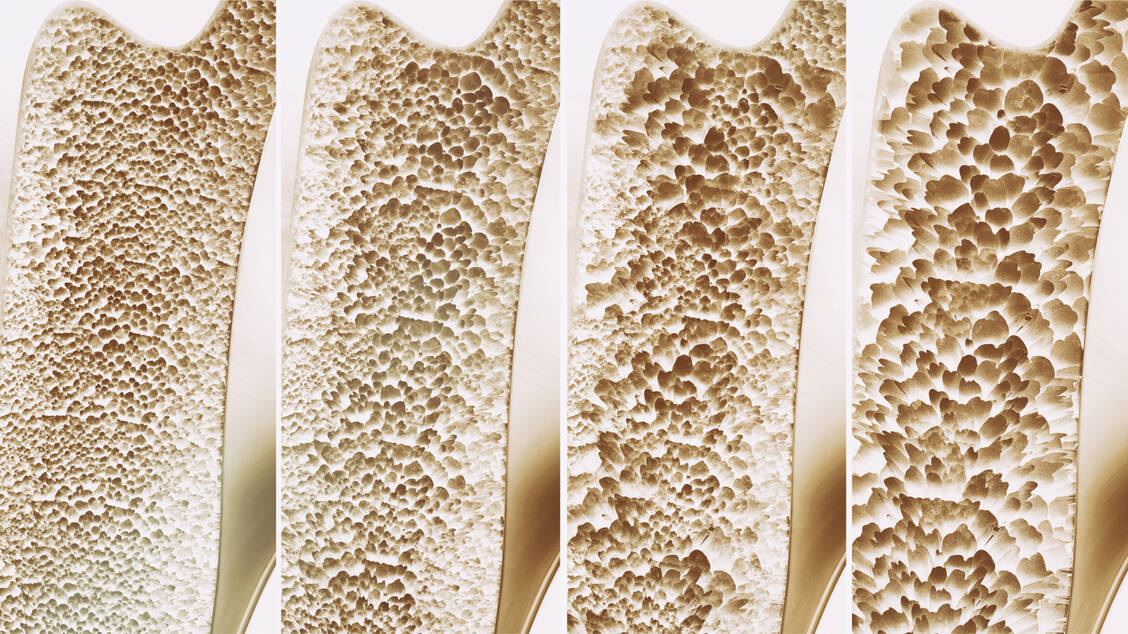
Bei einigen Medikamenten ist bei Osteoporose-Patienten Vorsicht geboten, da sie das Frakturrisiko erhöhen. Dazu zählen neben Glucocorticoiden auch Protonenpumpenhemmer, SSRI-Antidepressiva, Glitazone, Antikonvulsiva, Medroxyprogesteronacetat, Aromataseinhibitoren, Antiandrogene, Heparin, Calcineurininhibitoren sowie einige Chemotherapeutika. Die Dosierung ist entsprechend sorgfältig abzuwägen. Das gilt auch für Medikamente, die das Sturzrisiko erhöhen. Der Effekt ist bei einzelnen Wirkstoffen zwar mitunter nur gering, kann in der Summe aber relevant sein. Das individuelle Nutzen-Risiko-Verhältnis sollte deshalb regelmäßig überprüft werden.