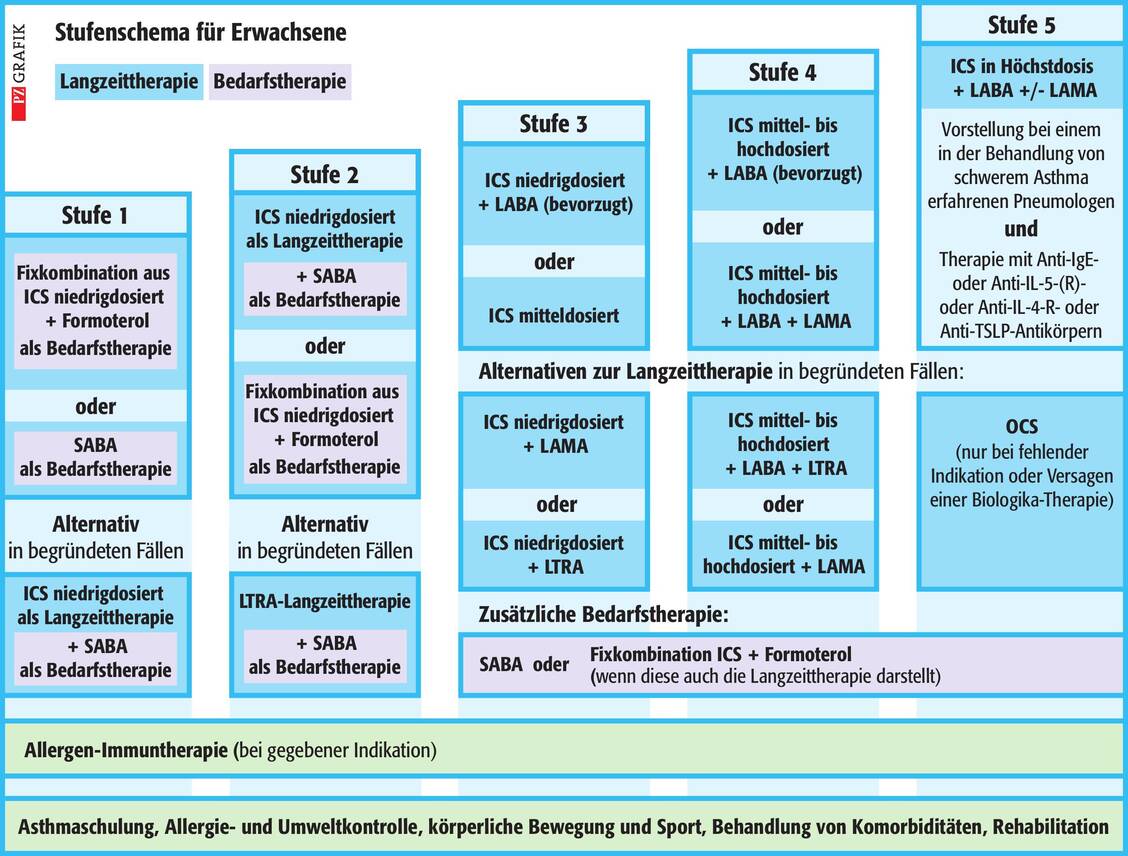
Benötigen Patienten ihre Bedarfsmedikation häufiger als zweimal pro Woche, soll gemäß der NVL Asthma eine antientzündliche Langzeittherapie begonnen werden. Damit erreichen sie Stufe 2. Hier empfiehlt die Leitlinie bei erwachsenen Patienten eine Langzeittherapie mit einem niedrig dosierten ICS oder – bei Nebenwirkungen oder bei Patienten, die eine Dauertherapie mit Cortison ablehnen – eine reine Bedarfstherapie mit der Fixkombination ICS/Formoterol.
In begründeten Fällen – etwa bei ausgeprägten lokalen Nebenwirkungen auf inhalative Glucocorticoide – kann ein Leukotrien Rezeptorantagonist (LTRA) wie Montelukast als Langzeittherapie erwogen werden. Das Präparat wird insgesamt gut vertragen, allerdings wurden selten neuropsychiatrische Nebenwirkungen wie Schlafstörungen, Unruhe oder Stimmungsschwankungen beschrieben. Patienten beziehungsweise Eltern sollten darauf hingewiesen werden, bei entsprechenden Veränderungen den Arzt zu kontaktieren.